أورام العمود الفقري
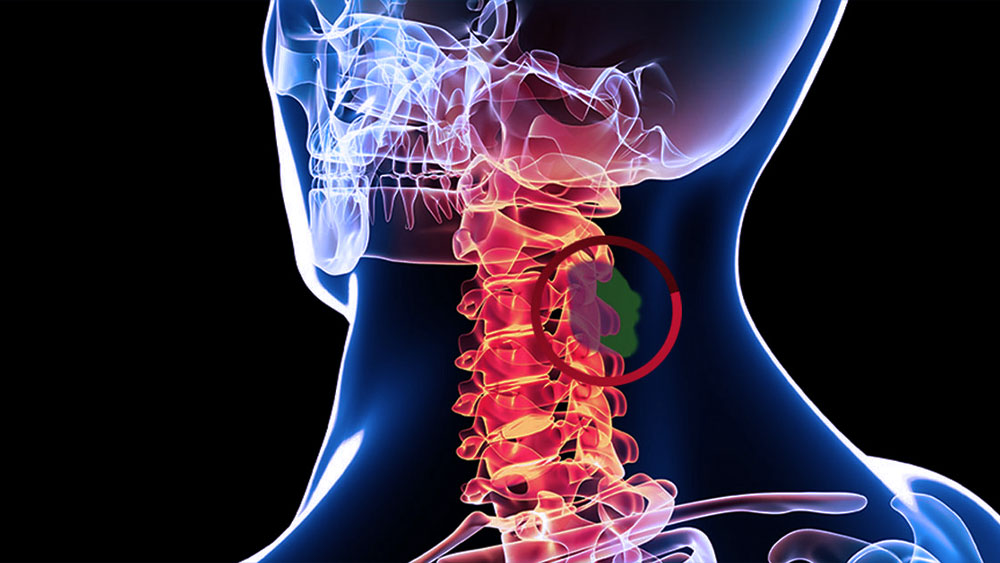
أورام العمود الفقري هي نمو غير طبيعي للخلايا في عظام العمود الفقري أو الأنسجة المحيطة بالحبل الشوكي. قد تتطور هذه الأورام في العمود الفقري نفسه (أورام أولية) أو تنتشر إلى العمود الفقري من مناطق أخرى في الجسم (أورام انتكاسية). يمكن لأورام العمود الفقري أن تضغط على الحبل الشوكي وجذور الأعصاب، مما يسبب الألم، فقدان الوظائف، وتلف الأعصاب. في هذا المقال، سنتناول معلومات عامة عن أورام العمود الفقري، الفروق بين الأورام الحميدة والخبيثة، خيارات العلاج الجراحي، والنقاط المهمة أثناء فترة التعافي.
معلومات عامة عن أورام العمود الفقري
يمكن لأورام العمود الفقري أن تتطور في أجزاء مختلفة من العمود الفقري وتؤثر على كل من العظام والأنسجة العصبية. تصنف أورام العمود الفقري إلى:
-
الأورام الأولية للعمود الفقري: هي الأورام التي تنشأ مباشرة في عظام العمود الفقري أو الأنسجة المحيطة بالحبل الشوكي. من الأمثلة على الأورام الحميدة مثل الأستيود أوستيوم والأستيوبلاستوما، وأورام خبيثة نادرة مثل الكوردوما.
-
الأورام الانتيكاسية للعمود الفقري: تنشأ نتيجة انتشار السرطان من مناطق أخرى في الجسم (مثل سرطان الثدي، البروستاتا، أو الرئة) إلى العمود الفقري. تُعد هذه الأورام من أكثر الأورام الخبيثة شيوعًا في العمود الفقري.
تؤدي هذه الأورام إلى ضغط على الحبل الشوكي مما يسبب أعراضًا خطيرة مثل الألم، فقدان الإحساس، الضعف، وتقييد الحركة. تختلف هذه الأعراض حسب حجم الورم، مكانه، وتأثيره على الأعصاب.
الفروق بين الأورام الحميدة والخبيثة
يمكن أن تكون أورام العمود الفقري حميدة (غير سرطانية) أو خبيثة (سرطانية)، وتختلف بينهما عدة خصائص:
-
سرعة النمو: تنمو الأورام الحميدة ببطء وعادة لا تلحق ضررًا بالأنسجة المحيطة، بينما تنمو الأورام الخبيثة بسرعة وتميل إلى مهاجمة الأنسجة المجاورة.
-
الانتشار (الانتكاس): لا تنتشر الأورام الحميدة إلى أجزاء أخرى من الجسم، أما الأورام الخبيثة فقد تنتشر وتؤدي إلى حدوث نقائل.
-
صعوبة العلاج: عادة ما يكفي استئصال الأورام الحميدة جراحيًا، أما الأورام الخبيثة فقد تتطلب علاجات إضافية مثل الكيمياء أو الإشعاع.
-
تهديد الحياة: الأورام الحميدة لا تهدد الحياة في العادة، بينما يمكن للأورام الخبيثة أن تشكل خطرًا كبيرًا بسبب انتشارها.
وبغض النظر عن نوع الورم، قد تتطلب الأورام علاجًا بسبب تأثيرها على الأعصاب.
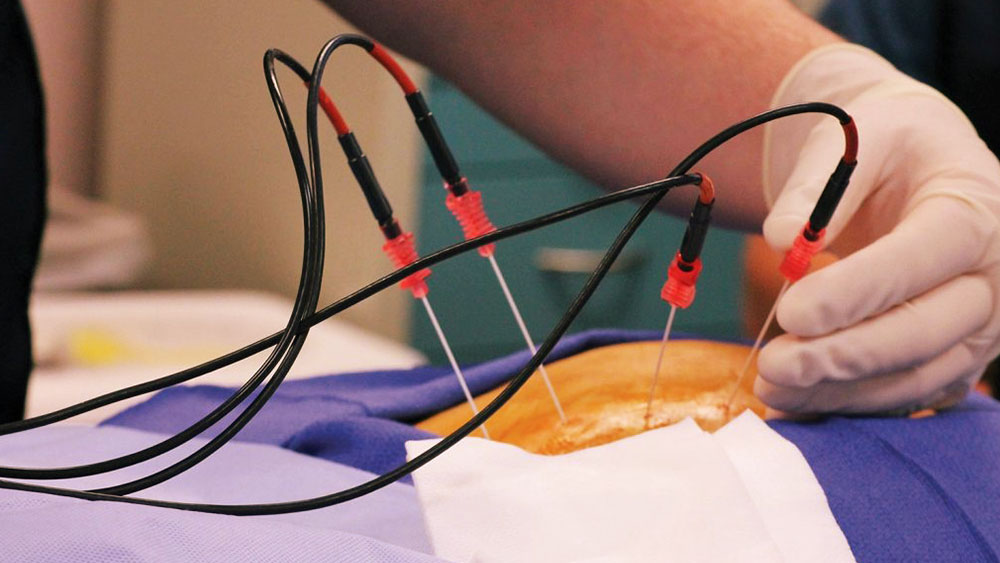
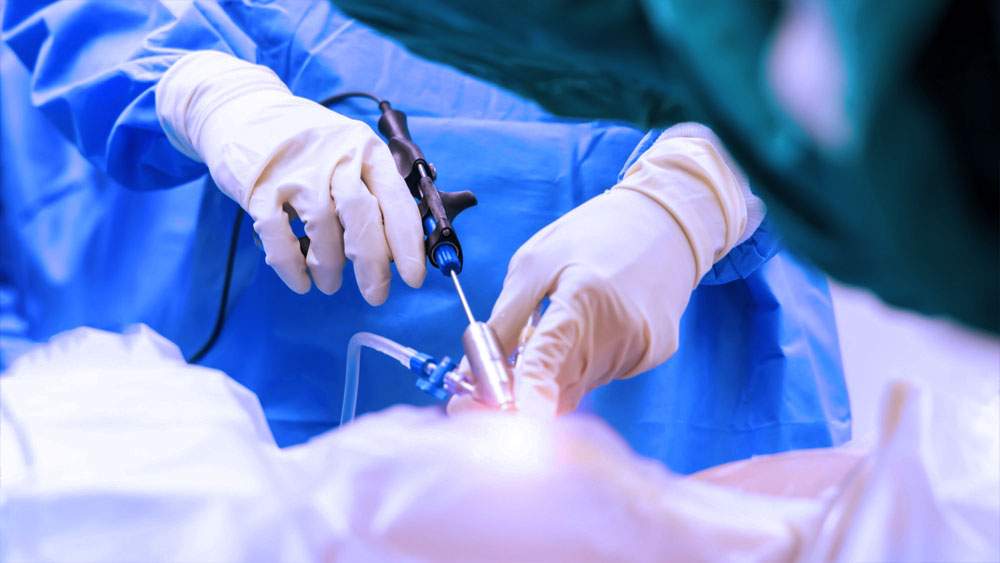
العلاج الجراحي لأورام العمود الفقري
يتم تخطيط العلاج الجراحي لأورام العمود الفقري بناءً على نوع الورم، حجمه، مكانه، والحالة الصحية العامة للمريض. الهدف من الجراحة هو إزالة الورم بالكامل وتقليل الضغط على الأعصاب.
-
الطرق الجراحية: قد تكون إزالة الورم معقدة حسب موقعه في العمود الفقري. في الأورام الكبيرة، يُستخدم أسلوب "الاستئصال الكلي" الذي يشمل إزالة الورم والأنسجة المحيطة به معًا. في الأورام الصغيرة، قد تكون الاستئصال الجزئي كافية.
-
تثبيت العمود الفقري: عند إزالة ورم كبير قد تفقد العمود الفقري استقراره، وهنا يتم دعم العمود الفقري باستخدام دمج فقري أو زرع دعامات معدنية للحفاظ على حركة المريض وتقليل الألم.
-
التقنيات قليلة التوغل: تُستخدم لتقليل تلف الأنسجة، تقصير فترة التعافي، وتقليل خطر العدوى.
بعد الجراحة، قد يحتاج المرضى إلى علاجات إضافية خاصة في حالة الأورام الخبيثة مثل العلاج الكيميائي أو الإشعاعي للقضاء على الخلايا السرطانية المتبقية.
التغيرات في جودة حياة المرضى بعد جراحة العمود الفقري
عادة ما تتحسن جودة حياة المرضى بعد جراحة أورام العمود الفقري. تخف الآلام نتيجة إزالة الضغط عن الأعصاب، ويستعيد المرضى القدرة على الحركة جزئيًا أو كليًا. تأثير الجراحة على جودة الحياة يعتمد على حجم الجراحة ومدى تلف الأعصاب.
-
تخفيف الألم: إزالة الضغط عن الورم يساهم في تقليل الألم، ويشعر معظم المرضى بتحسن واضح بعد الجراحة.
-
تحسين الوظائف الحركية: المرضى الذين يعانون من ضعف في الساقين أو محدودية حركة الأذرع قد يستعيدون وظائفهم بعد العملية.
-
التحسن النفسي: يشعر المرضى براحة نفسية نتيجة تحررهم من ضغط الورم على الأعصاب، مما يحسن من حالتهم المعنوية.
النقاط التي يجب على المرضى مراعاتها أثناء التعافي
تختلف فترة التعافي حسب حجم الجراحة وحالة المريض. من المهم مراعاة التالي:
-
النشاط البدني والتمارين: يجب الالتزام ببرنامج تمارين مخصص يعزز من ثبات العمود الفقري ويقوي العضلات الداعمة.
-
مراقبة الوزن: الوزن الزائد يزيد الضغط على العمود الفقري، لذلك يجب الحفاظ على وزن صحي.
-
التغذية المتوازنة: تناول الفيتامينات والمعادن التي تدعم شفاء العظام والأنسجة.
-
المتابعة الدورية: خاصة في حالات الأورام الخبيثة، لمتابعة الحالة والكشف المبكر عن أي انتكاس.
بالالتزام بتعليمات الطبيب وتغيير نمط الحياة، يمكن للمرضى الذين خضعوا لجراحة العمود الفقري أن يعيشوا حياة أفضل ويحافظوا على صحة عمودهم الفقري.